Epidémiologie :
L’adénocarcinome du pancréas représente 90% des tumeurs du pancréas, avec une incidence de 13.000 nouveaux cas /an en 2017, qui a doublé chez les hommes et triplé chez les femmes entre 1982 et 2012. Le pronostic s’ est amélioré et on peut obtenir des survies de 50 % à 5 ans en cas de chimiothérapie + chirurgie.
Les facteurs de risque sont le tabac +, l’ obésité, le diabète, et des facteurs environnementaux (Cadmium ?). La génétique joue un rôle avec un risque augmenté en cas de cancer dans la famille, tout comme les syndromes de prédisposition héréditaires : BRCA1, BRCA2, Peutz-Jeghers, Sd de Lynch (hMLH1). Certaines lésions pancréatiques peuvent favoriser l’apparition d’ une adénocarcinome : TIPMP (tumeur intracanalaire papillaire et mucineuse du pancréas), cystadénome mucineux.
Anatomie :
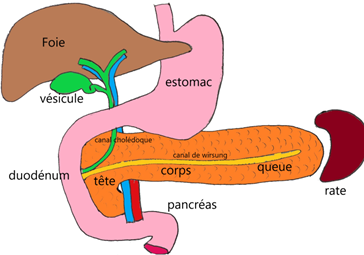
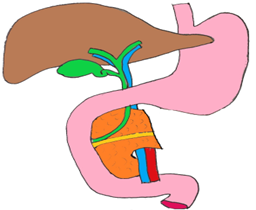
Le pancréas est un organe situé dans la partie centrale et postérieure de l’abdomen, assurant des fonctions de digestion et de régulation du métabolisme du sucre. La bile et les secrétions pancréatiques sont déversées dans le duodénum qui est « collé » à la tête du pancréas. La queue du pancréas est située à gauche, au contact de la rate.
Signes évocateurs :
Le cancer de la tête du pancréas (70%-80%) se manifeste plus précocement que celui du corps ou de la queue du pancréas (20%-30%). Fatigue, anorexie, douleur et amaigrissement ne sont pas spécifiques. L’ictère ou « jaunisse » est un signe parfois précoce quand il est causé par une tumeur de la tête obstruant le canal cholédoque. L’apparition d’un diabète ou l’aggravation d’un diabète ancien, comme une pancréatite ou une phlébite doivent alerter.
Les examens :
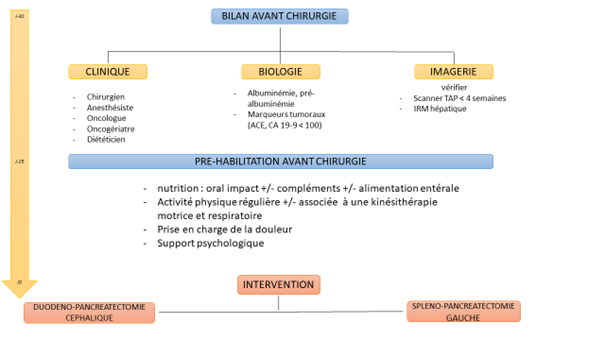
Le scanner abdomino-pelvien et thoracique avec injection est l’examen de référence :
Il permet de préciser la taille de la tumeur, son aspect avant et après injection, sa localisation, ses rapports aux vaisseaux, la dilatation des canaux d’amont ou d’éventuelles métastases hépatiques ou pulmonaires. L’ IRM hépatique est un peu plus précise pour détecter les petites métastases hépatiques et le Pet Scanner (TEP FDG) ne fait pas partie du bilan systématique
L’echoendoscopie est un fibroscope avec une sonde d’échographie qui se place en regard de la tumeur, permettant de la visualiser et de réaliser des biopsies.
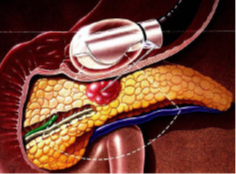
En cas d’ictère ou « jaunisse », il faut souvent réaliser une CPRE avec pose de prothèse biliaire par voie endoscopique. Ce geste permet de libérer la bile qui peut s’écouler dans le duodénum et faire disparaitre l’ictère.
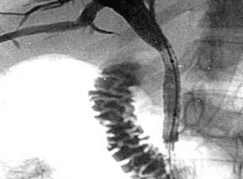
Après cette dérivation interne, le bilan biologique hépatique s’améliore et peut alors être réalisé le dosage du marqueurs tumoral CA 19-9 qui n’est pas toujours élevé et un bilan nutritionnel (albumine-pré albuminémie)
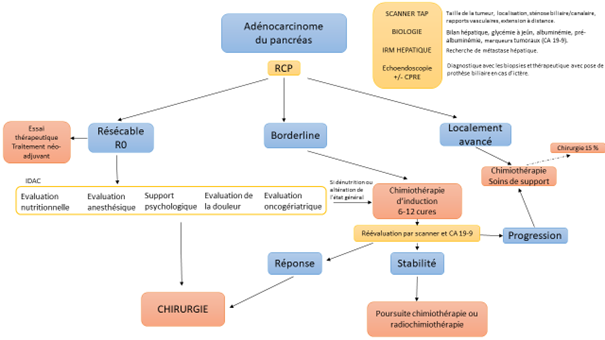
Décision :
Une fois le bilan terminé, le dossier du patient sera discuté en Réunion de Concertation Pluridisciplinaire avec de nombreux intervenants : chirurgiens, cancérologues, gastro entérologues, radiologues… :
- En cas de petite tumeur, localisée sans métastases, à distance des vaisseaux une chirurgie première peut être proposée
- En cas de tumeur localisée sans métastases, adhérente aux vaisseaux (border line), ou CA 19-9 élevés, ou dénutrition sévère, une chimiothérapie sera proposée avant la chirurgie
- En cas de tumeur localisée sans métastases, mais très évoluée (localement avancée) une chimiothérapie +/- radiothérapie sera proposée et la chirurgie ne pourra être faite que dans 15 %
- En cas de tumeur avec métastases, la chimiothérapie seule sera proposée
la chirurgie
1. Si la tumeur est à droite, sur la tête du pancréas - La duodéno pancréatectomie céphalique (DPC) consiste donc à enlever la tête du pancréas, le duodénum, la voie biliaire et une partie de l’estomac en « monobloc », avec les ganglions pour traiter les tumeurs de la région. L’opération se déroule sous anesthésie générale et dure en moyenne 6 h. Elle est réalisée par laparotomie, c’est à dire une grande cicatrice.
L’opération se déroule en deux temps :
La première partie consiste à retirer la tumeur et donc la totalité du duodénum, une partie de l’estomac, de la voie biliaire, la vésicule biliaire et tous les ganglions de voisinage
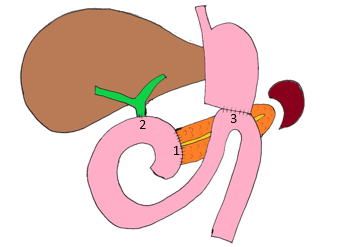
La deuxième partie consiste à rétablir la communication entre les différents organes à l’aide de sutures, appelées anastomoses. Il y a trois anastomoses à réaliser une fois la pièce opératoire retirée: raccordement entre le pancréas et l’intestin grêle (1), entre la voie biliaire et l’intestin grêle (2) puis entre l’estomac et l’intestin grêle (3).
Habituellement, un drainage est mis au contact des 3 anastomoses et extériorisé à la peau. Le but du drainage est de collecter les sécrétions pancréatiques afin de protéger les sutures et permettre leur cicatrisation. Une sonde urinaire est placée au bloc opératoire afin de recueillir les urines et mesurer leur volume (contrôle du fonctionnement des reins).
2. Si la tumeur est à gauche sur le corps ou la queue du pancréas - La spléno pancréatectomie gauche (SPG) consiste donc à enlever le corps et la queue du pancréas et la rate avec les ganglions en « monobloc ». L’opération se déroule sous anesthésie générale et dure en moyenne 3 h. Elle est réalisée par coelioscopie, à l’aide d’une caméra et de petites cicatrices. Habituellement, un drainage est mis au contact de la tranche pancréatique et extériorisé à la peau
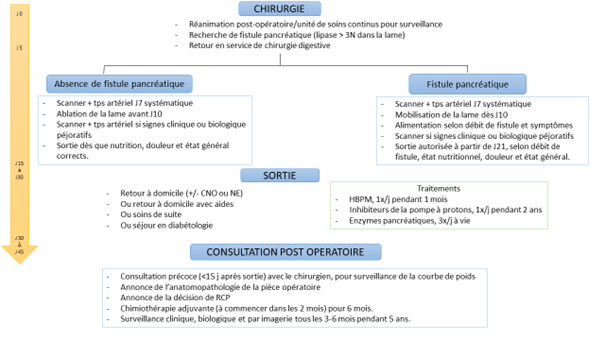
Après l’opération, le patient ira en unité de surveillance continue ou réanimation pour une période de 2 à 5 jours selon les antécédents et les suites initiales. Ensuite, il sera hospitalisé en unité d’hospitalisation conventionnelle de chirurgie. Les drainages sont tirés progressivement à partir du 7ème jour après la réalisation d’un scanner abdominal. L’hospitalisation dure entre 15 et 21 jours, selon l’apparition ou non de fistule
Complications :
La fistule pancréatique ou fuite de liquide pancréatique dans l’abdomen est la complication la plus fréquente (15-30% des cas). Le drainage mis en place permet de la détecter et de la traiter au plus tôt. Cette complication est traitée le plus souvent en interrompant l’alimentation orale et grâce à l’usage de médicaments anti-sécrétoires. Le plus souvent, cette complication est traitée sans réintervention chirurgicale. Une hémorragie peut survenir, détectée également par le drainage. Elle est le plus souvent la conséquence d’une fistule pancréatique qui érode une artère. Son traitement réside dans l’obturation du/des vaisseaux par voie radiologique (exceptionnellement par voie chirurgicale). La gastroparésie est une complication fréquente (15%). En enlevant une partie de l’estomac, celui-ci se vidange moins bien entraînant une sensation de ballonnement. Elle est traitée par des médicaments qui accélèrent le transit. Les fistules biliaire et gastrique sont rares.
A la sortie, vous aurez une supplémentation d’extraits pancréatiques à prendre au milieu des repas et à vie, un traitement anticoagulant préventif pour au moins un mois et en cas de splénectomie, un traitement antibiotique pour 3 ans ainsi que des vaccinations. En cas d’apparition de diabète, l’équipe d’endocrinologie pourra instituer un traitement
Votre dossier sera discuté à nouveau en Réunion de Concertation Pluridisciplinaire dès réception des résultats de la pièce anatomopathologique (3 semaines après la chirurgie).